“Existe el peligro de que un hombre ignorante
pueda fácilmente aplicarse una dosis insuficiente de antibiótico, y, al exponer
a los microbios a una cantidad no letal del medicamento, los haga resistentes”.
Aquella profecía que lanzó Alexander
Fleming en 1945, en su
discurso al recibir el Premio Nobel por el descubrimiento de la penicilina, se
ha cumplido. No es que haya habido un hombre ignorante. Han sido millones de
hombres y mujeres los que, al medicarse mal cuando tenían una infección, han
facilitado que las bacterias y otros microorganismos adquieran resistencias. Y
la carrera evolutiva —bacterias que mutan para sobrevivir al antibiótico contra
seres humanos que desarrollan nuevos fármacos para actuar contra los nuevos
patógenos— ha llegado a un punto que ha llevado a la Organización
Mundial de la Salud (OMS)
a emitir una alerta. El llamamiento es claro: “Si no tomamos medidas
importantes para mejorar la prevención de las infecciones y no cambiamos
nuestra forma de producir, prescribir y utilizar los antibióticos, el mundo
sufrirá una pérdida progresiva de estos bienes de salud pública mundial cuyas
repercusiones serán devastadoras”, ha dicho Keiji Fukuda, subdirector general
de la OMS para Seguridad Sanitaria. “Los datos son muy preocupantes y
demuestran la existencia de resistencia a los antibióticos, especialmente a los
utilizados como último recurso, en todas las regiones del mundo”, indica la
OMS.
El problema de las resistencias no es nuevo,
pero la OMS ha intentado, por primera vez, ponerle cifras. Para ello ha pedido
a los 194 países que son miembros de la organización que le envíen los datos
más recientes que tienen. Y ahí ha surgido el primer problema: solo 114 tenían
información acerca de alguna de las siete bacterias sobre las que se les
preguntó, y nada hace más difícil tratar un problema que no saber su extensión.
Aun así, son muchos los países que han contestado, y la conclusión es clara:
las formas más resistentes —las peores— están ya en todo el mundo.
“Estamos en un momento de transición. El
problema de las resistencias empieza a trascender el ámbito sanitario”, ha
dicho Fukuda. “Pero el problema es mundial. Lógicamente varía de regíón a
región y según la enfermedad, y va a afectar más a los países en desarrollo o
más pobres”, añadió. Otra organización especializada en atención sanitaria, Médicos sin
Fronteras (MSF), resalta el impacto en los más pobres: “Asistimos a
tasas terribles de resistencia a los antibióticos dondequiera que miramos,
desde los niños y niñas ingresados en nuestros centros nutricionales en Níger a
los pacientes de nuestras unidades de cirugía y trauma en Jordania”, señala
Jennifer Cohn, directora médica de la Campaña de Acceso a Medicamentos
Esenciales de MSF.
Tampoco los pacientes son todos iguales. Los
inmunodeprimidos, los bebés prematuros o los niños malnutridos son más
susceptibles ante estos problemas. En ellos, por ejemplo, una diarrea, que
normalmente es autocontenida (la supera el paciente por sí solo) puede ser
incluso mortal, ha dicho Carmem Pessoa, de la unidad de Resistencias
Antimicrobianas de la OMS.
Josep Maria Cots, de la Sociedad Española de
Medicina Familiar y Comunitaria, añade otro factor de variabilidad. “No es lo
mismo los microorganismos del ámbito hospitalario que los de la comunidad. De
los primeros hay menos casos pero son más graves; de los segundos es al revés.
Y, en España, en los de la comunidad hemos mejorado”, afirma.
El ejemplo más claro de la proliferación de los
microorganismos resistentes en los últimos años puede ser la bacteria
Klebsiella pneumoniae resistente a los carbapenémicos, una de las más nuevas
familias de antibióticos. Estas superbacterias se detectaron hace poco más de
10 años en las UCI de EE UU. Su propagación ha sido imparable. En el informe de la OMS, que se ha hecho público ayer, 80 países han
notificado casos. Y en proporciones que no son despreciables.
Por centrarse en la región europea, el 68,2% de las personas
infectadas por klebsiella en Grecia ya presentaban esta resistencia; en
Georgia, el porcentaje es del 57,1%. En España, afortunadamente, la tasa es del
0,3%, aunque hay hospitales madrileños, entre otros, que han reportado brotes
que no consiguen erradicar desde hace meses. Tanto, que la Comunidad de Madrid
ha puesto en marcha un plan específico para intentar su control.
Afortunadamente para la población general, esta
bacteria es propia de sistemas hospitalarios, y no suele aparecer en el
exterior (la comunidad que decía Cots). Pero para los afectados, todavía pocos,
es un importante problema ya que causan infecciones para las que casi no quedan
alternativas. Suelen ser graves, en personas ya debilitadas, y aparecen
neumonías (como su nombre indica) y bacteremias o infecciones generalizadas.
Además, se transmiten fácilmente, indica la OMS.
Los siete grupos de bacterias-resistencia
elegidos por la OMS para este primer estudio mundial podrían considerarse
“patógenos centinelas”, indica Rafael Cantón, vicepresidente de la Sociedad
Española de Enfermedades Infecciosas y Microbiología (Seimc). “Se podrían haber
elegido otras, pero estas hacen evidente que están en todas partes”, dice.
En concreto, aparte de la Klebsiella pneumoniae
resistente a los carbapenémicos, se ha preguntado por las klebsiellas
resistentes a cefalosporinas, las Escherichia coli resistentes a cefalosporinas
y fluoroquinolonas, el Staphylococcus aureus resistente a la meticilina (la
famosa MERS), y, dentro de las bacterias que no son propias de entornos
hospitalarios, el estreptococo neumónico resistente a penicilina, la salmonela
y la Shigella resistentes a fluoroquinolonas y la Neisseria gonorrhea
resistente a la cefalosporina. Como se ve, un combinado capaz de preocupar al
menos aprensivo.
Como un añadido, el informe recoge otras cuatro
infecciones en las que las resistencias también son un problema: tuberculosis
(3,6% de casos no responden al tratamiento estándar; un porcentaje que sube al
20,2% entre quienes ya la han pasado con anterioridad); y tres no bacterianas:
VIH (entre el 10% y el 17% de los nuevos infectados presentan un virus
insensible a alguno de los antivirales existentes); malaria (con focos de
resistencia a la artemisinina, la medicación estándar), y gripe (con variantes,
como la llamada A, que ya no responden a una de las dos familias de fármacos
existentes). También se menciona un hongo, el Candida albicans, que coloniza la
boca y la garganta de personas bajas de defensas (causa la candidiasis que
afectaba a personas con sida en los noventa) y que tiene un tratamiento largo,
costoso, y al que ha empezado a hacerse resistente.
Traducidas a enfermedades, estos patógenos son
suficientes para infectar sistema digestivo, urinario, vías, sondas, sistemas
de respiración asistida, sangre, pulmones y cualquier herida superficial. Y de
causar muertes, prolongar las estancias hospitalarias o acortar los años de
vida saludables —la medida favorita de la OMS—. Por ejemplo, solo a la gonorrea
se le atribuyen la pérdida de 440.000 años de vida saludable. Ello sin contar
con otros problemas asociados, como la infertilidad, ha señalado Fukuda. Y son
muchos más los debidos a diarreas producidas por la Escherichia coli y
salmonela.
Cantón coincide en el diagnóstico de la gravedad
del problema: “Nos podríamos quedar sin alternativas”, afirma. Sería como si el
mundo diera un salto para atrás en el tiempo y se volviera a los años de antes
de los antibióticos. “El peligro es que podemos llegar a una situación
preantibióticos”, dice el médico. “Hoy día no se entendería un trasplante o una
cirugía sin profilaxis; son clave para la medicina actual”. “Los antibióticos
son un pilar de la medicina actual”, coincide Fukuda.
Esta situación, sin embargo, aún no ha ocurrido.
O lo ha hecho solo parcialmente. Fukuda señala que en el caso de la gonorrea,
una enfermedad de la que se infecta un millón de personas al día, ya hay 10
países que han detectado formas intratables. Y una embarazada con esta
enfermedad puede suponer que el niño nazca ciego. En otras, “como enfermedades
del tracto urinario o la diarrea, nos estamos quedando sin medicamentos por vía
oral, con lo que eso complica el tratamiento”, ha añadido el responsable de la
OMS.
La situación obliga a que los médicos se
esfuercen. Para los enfermos de estas variantes “se eligen combinaciones de
medicamentos”, dice Cantón. “O se recurre a antibióticos clásicos con un perfil
de seguridad no tan bueno”. También hay otras medidas que se pueden tomar, como
extremar el cuidado en el manejo de los pacientes (sobre todo los mas graves en
UCI) “con programas multidisciplinares”.
Un reciente ensayo danés, publicado en Science Translational Medicine, apuntaba otra posibilidad para
luchar contra las resistencias: más que combinar medicamentos, se podían
alternar con ciertas pautas. Por ejemplo, el cloranfenicol puede alternarse con
la polimixina B.
Sin llegar a eso, y ante un problema que no es
nuevo, el médico español pone un ejemplo de que los planes de lucha contra
estas infecciones funcionan: “En los ochenta, el 40% o 45% de los estafilococos
en España eran MRSA; ahora, según el informe de la OMS, son el 22,5%”.
Pero la preocupación está ahí. Si las
resistencias se extienden aún más, solo se podrán combatir con antibióticos.
“Pero nuevos no hay y los que vienen son pocos”, dice Cantón.
Mientras los fármacos acuden a nuestra ayuda, a
Cantón le parece bien que la OMS lance un mensaje de alerta. “Hay que cambiar
las normas sociales como pasó con el tabaco” para que la población sepa
utilizar bien estos medicamentos, dice. Y eso teniendo en cuenta que el efecto
no va a ser inmediato. “Hay un decalaje de unos cinco años desde que mejora la
prescripción y disminuyen las resistencias”, añade Cots. Pero, para que esto
sea posible, es fundamental que la gente sepa que el “mal uso de los
antibióticos tiene un efecto secundario: las resistencias”, añade Cantón.
Fleming, hace 70 años, lo hubiera dicho de otra
manera: “Hace falta que el hombre no sea tan ignorante”.
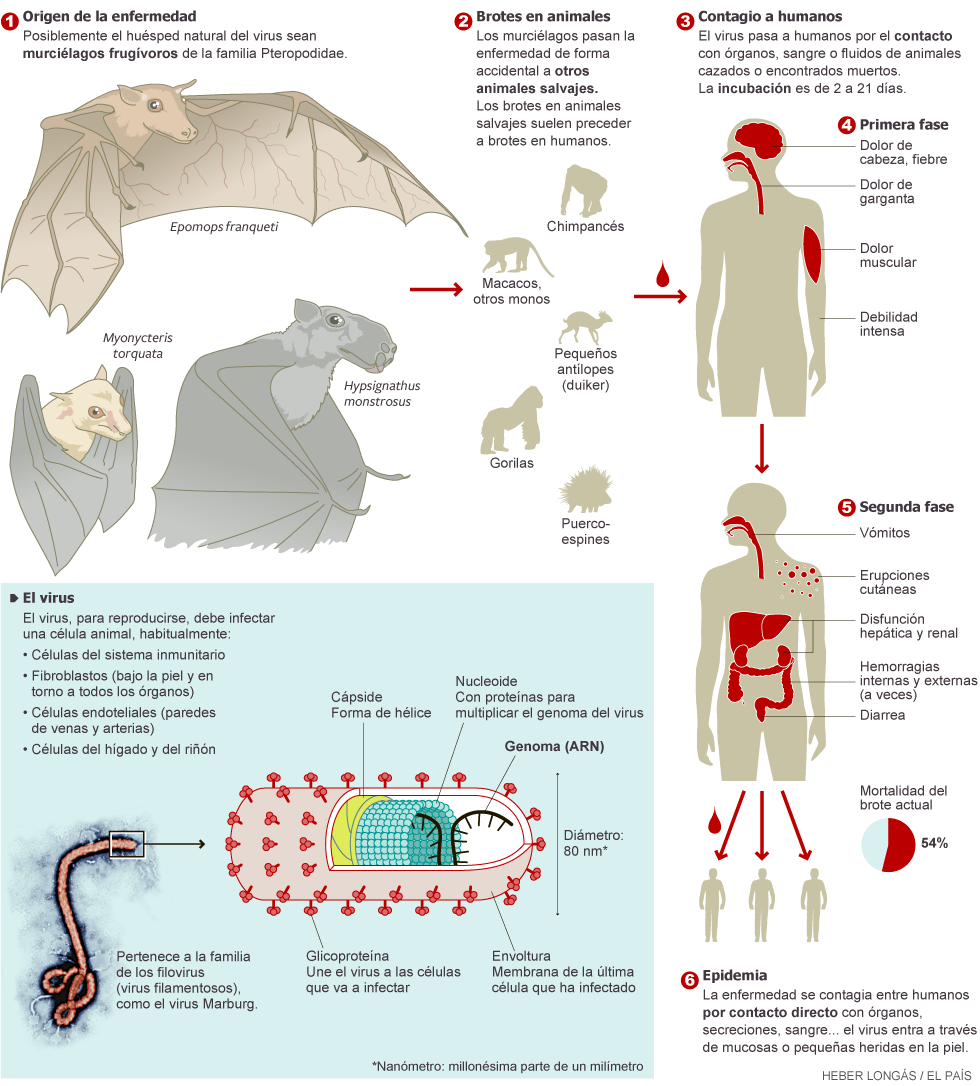
Los microorganismos ‘centinela’
El informe. La OMS ha
presentado un trabajo en el que recoge los datos mundiales sobre resistencias
de un grupo de bacterias con su tratamiento más avanzado. Esto quiere decir
que, más allá, empiezan a ser difíciles de tratar. También ha incluido
información de tuberculosis (también bacteriana), VIH, gripe (víricas),
candidiasis (hongo) y malaria (parásito).
§
Klebsiella pneumoniae. Esta bacteria habita el sistema
digestivo de las personas. Cuando llega a otras partes del cuerpo es muy peligrosa.
Los bebés prematuros, los inmunodeprimidos o personas con diabetes son
especialmente vulnerables. La variante resistente a los carbapenémicos es muy
peligrosa. Puede suponer un aumento de la mortalidad en los afectados de hasta
un 50%, indica la OMS. Un nivel anterior en cuanto a riesgo están las
resistentes a las cefalosporinas. Requieren tratamientos intravenosos y muy
agresivos. Se dan, sobre todo, en las UCI.
§
Escherichia coli. Otra bacteria que está en el sistema
digestivo. Puede causar importantes infecciones (una variante fue la del famoso
caso en Alemania con varios muertos que se atribuyó, por error, a pepinos
españoles). Produce diarreas, infecciones urinarias u otras más generalizadas.
En los casos más graves (resistente a la tercera generación de cefalosporinas o
a fluoroquinolonas) requiere tratamiento agresivo intravenoso.
§
Staphylococcus aureus. Es de las bacterias más comunes. está,
por ejemplo, en la piel, por lo que puede producir infecciones en heridas o en
órganos y tejidos internos al operar. También puede pasar a la sangre. La
variante resistente a la meticilina (uno de los antibióticos más potentes),
llamada MERS, fue el terror de los quirófanos y UCI en los ochenta, pero ahora
la ha desplazado la klebsiella.
§
Salmonela. Es la primera casua de intoxicaciones
alimentarias del mundo.
§
Shigella. Está presente en el agua de consumo humano no
tratada. produce importantes diarreas.
§
Neisseria gonorrhea. Ya hay una variante que no responde a
ninguno de los tratamientos conocidos.
 Bacterias en un cultivo. / SCIENCE PHOTO LIBRARY
Bacterias en un cultivo. / SCIENCE PHOTO LIBRARY